再発・転移
再発・転移とは
「再発」とは、手術や薬物療法などの治療により、検査で確認できるがんがなくなった後、再びがんがあらわれることをいいます。
一方、はじめにできた場所から離れた場所にがんが出てくることを「転移」または「遠隔転移」といいます。転移は、がん細胞が血液やリンパの流れにのって別の臓器に運ばれ、そこで成長したものです。その症状は転移部位や人によって異なり、何らかの症状を感じる場合もありますし、まったく自覚症状のない場合もあります。
再発・転移を防ぐために
手術などでがんを切除しても、切除後に再発・転移をきたすことがあります。胃がんの再発や転移を早期に発見するために、胃がんの根治を目標とした治療が終了した後も、定期的な通院による診察や検査が必要です。
胃がんの再発は、治療後3年以内にみられることが多いですが、通院間隔と検査の内容は、がんの状況や治療の内容、体調の回復や後遺症の程度によって異なります。外科治療を受けた場合には、少なくとも手術後2年間は3ヵ月毎、それ以降も5年間は6ヵ月ごとの受診が必要と言われています。内視鏡治療を受けた場合は、病理診断の結果により異なりますが、年に1~2回の内視鏡検査による経過観察を基本として、CT検査など別の画像検査を行うこともあります。手術などでがんを取りきれなかった患者さんや、進行胃がんで再発の可能性が高いと思われる患者さんの場合には、通常よりも頻繁に検査を行います。
定期検査では、「腫瘍マーカー」を調べるほか、CT検査やMRI検査などの画像検査などを行うこともあります。
腫瘍マーカー:
がん細胞がつくる特殊なタンパク質などや、がん細胞に反応して体でつくられる特有のタンパク質や酵素、ホルモンなどを「腫瘍マーカー」といいます。血液や尿に含まれる腫瘍マーカーの値を、がんが再発している可能性があるかどうかの目安とします。
なお、治療終了後の経過観察は、患者さんの状態によっても異なります。
再発・転移の治療法
転移の種類
胃がんの転移のルートには、「血行性転移」、「リンパ行性転移」、「腹膜播種性転移」があります(図1)。
血行性転移とは、がん細胞が血液の流れ(血流)に乗ってほかの臓器に移転することをいいます。
リンパ行性転移とは、がん細胞がリンパ管に入って、リンパ節に転移することをいいます。
腹膜播種性転移とは、がんが胃の外側の膜(漿膜)を破って、お腹の中にがん細胞が散らばって広がることをいいます。
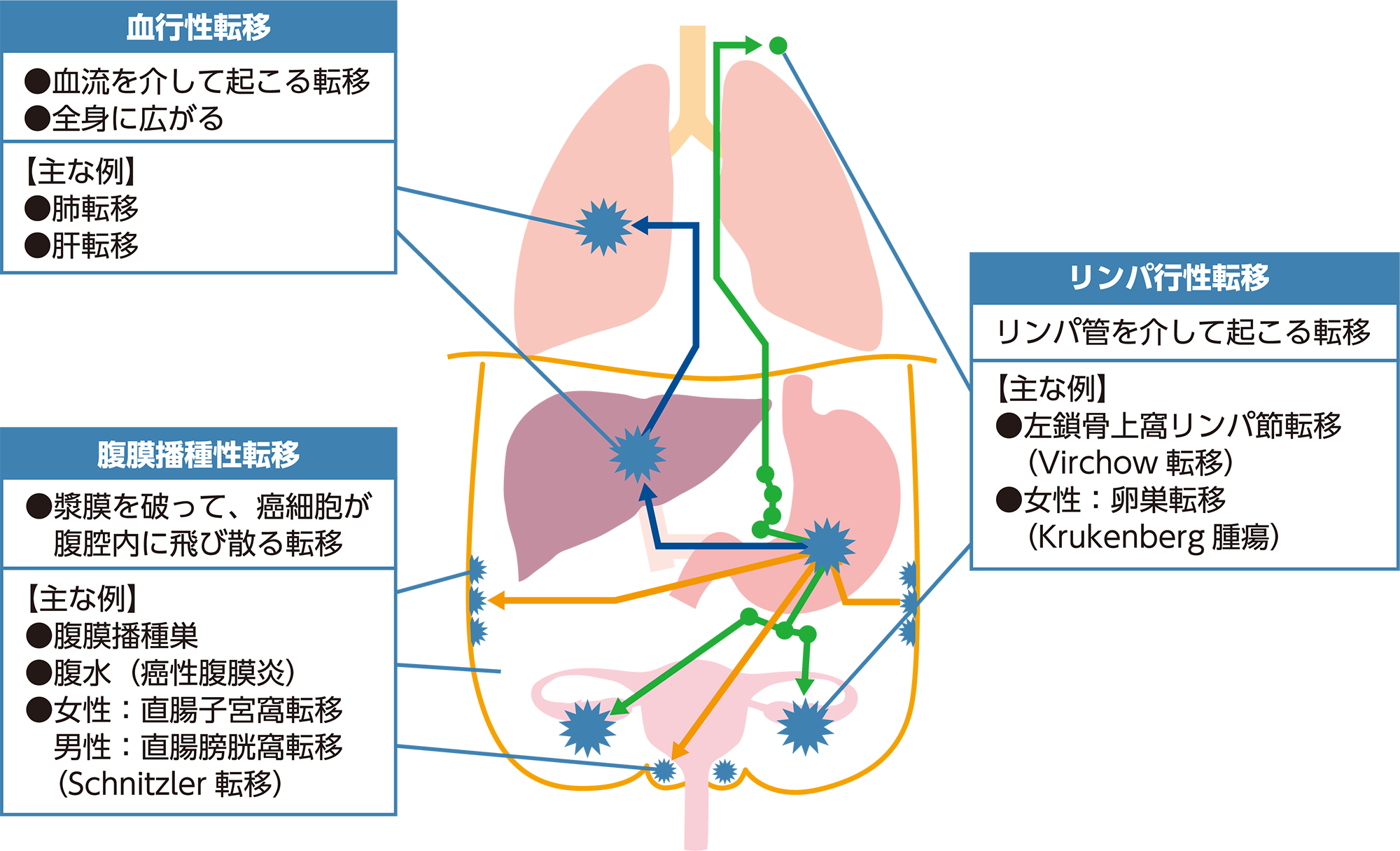
小山恒夫、医療情報科学研究所編:病気がみえる vol.1消化器 第6版, p124, 2021, メディックメディアを基に作図
再発・転移の治療法
がんが再発した場合や、ほかの臓器に転移がある場合、手術でがんを完全に治すことは難しく、薬物療法(化学療法、分子標的療法、がん免疫療法)が中心となります。薬物療法だけではがんを完全に治すことは難しいですが、がんの進行を抑えることで生存期間が延びたり、症状を和らげたりすることが期待できます。
胃がんがどの臓器や組織に再発または転移しても、元のがんの特徴を持っているので、胃がんの薬物療法を行います。
胃がんの薬物療法に用いる薬剤とその投与スケジュールはいくつか決まっており、それを「レジメン」といいます。最初の治療(1次治療)で十分な効果が得られなかった場合には、別のレジメンによる2次治療が行われ、それも効果が不十分であれば、さらに別のレジメンによる3次治療が行われることもあります。
どの薬剤を用いるかは、患者さんのがんの状況や全身の状態、薬物療法に伴う想定される副作用のほか、入院や通院間隔などについての患者さんの希望も含めて、患者さんと担当医が話し合って決めていきます。
また、がんに伴う痛みや苦痛を軽くするための「緩和ケア」が行われるほか、再発した部位や症状によっては、症状を緩和するために放射線療法や小さな範囲の手術が行われることもあります。
副作用対策
化学療法の副作用
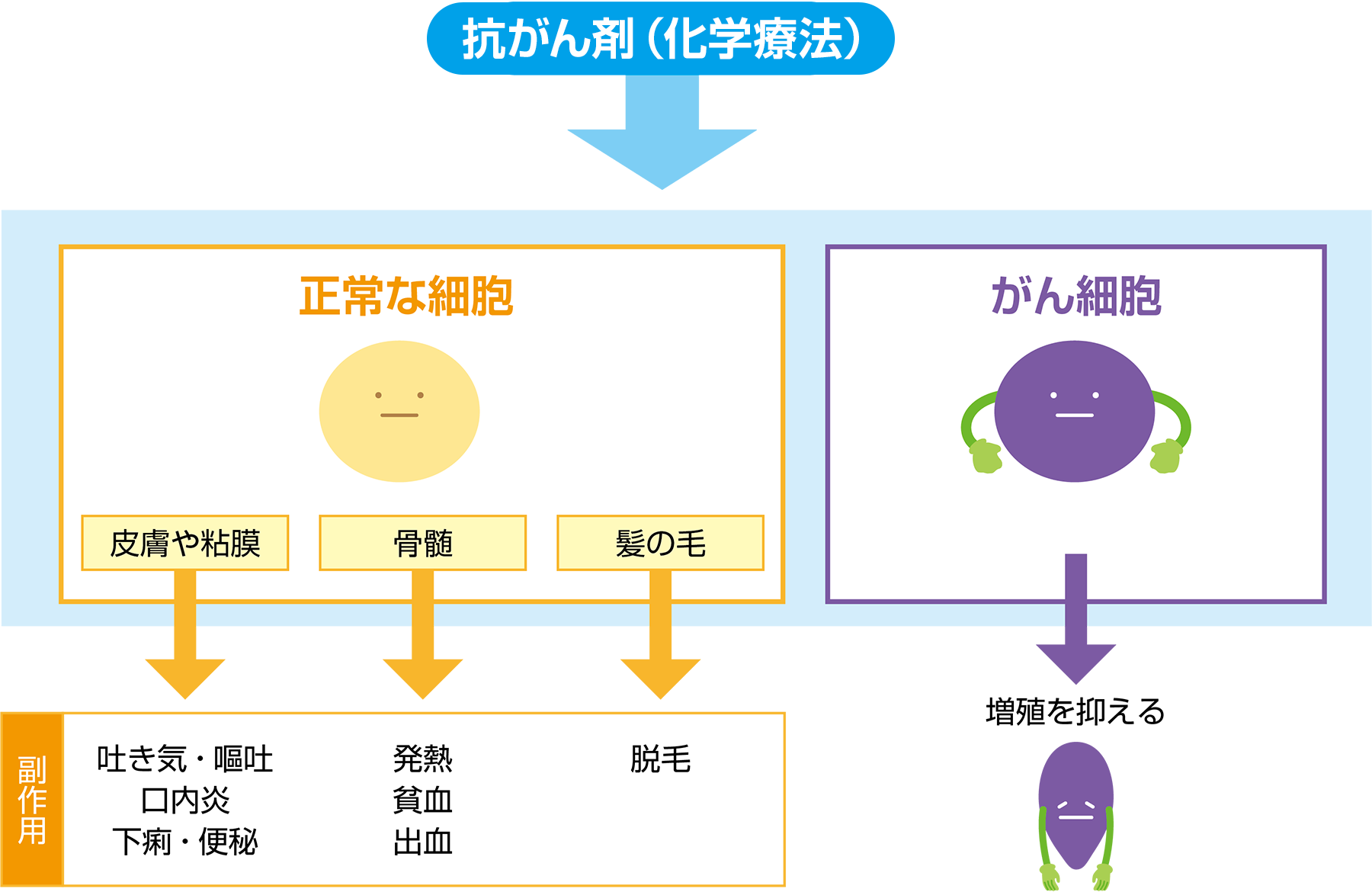
胃がんの化学療法に用いられる抗がん剤は、がん細胞だけでなく、正常な細胞にも影響を及ぼすことがあり、そのために吐き気や倦怠感などの症状が出ることがあります。化学療法を計画通りに続けて、期待される効果を十分に発揮させるためには、副作用による症状をできるだけ予防し、症状があらわれても軽くすむように上手に対処することが大切です。がんそのものによる症状や治療による副作用の症状を予防したり、軽くしたりする治療を「支持療法」といいます。
胃がんの化学療法でみられる副作用には、吐き気や脱毛など自覚できる症状と、骨髄抑制(白血球、赤血球、血小板などの減少)など初期には自覚しにくいものがあります。吐き気や嘔吐などの症状はあらかじめ薬剤を投与することで、症状を出にくくしたり、軽くしたりすることができます。一方、骨髄抑制による白血球、赤血球、血小板などの減少が続くと、発熱、貧血、出血などの症状があらわれます。早めに気づくためには定期的に検査を行うことが大切です。
副作用には個人差があり、症状の程度やあらわれる時期なども人それぞれです。しかし、予想される副作用をあらかじめ知っておけば、日常生活で注意したり、工夫したりすることで、症状を抑えられることもあります。
分からないことや不安なことがあれば、遠慮せずに主治医や薬剤師、看護師に相談してください。
化学療法で代表的な副作用の発現しやすい時期
副作用がいつ、どのようにあらわれるかは、薬剤の種類や投与方法、患者さんによって異なります。しかし、副作用の種類によっては起こりやすい時期をある程度予想できるものもあります。
下の図は、代表的な副作用があらわれやすい時期を示しています。ひとつの目安として参考にしてください。
現在受けている治療やこれから受ける予定の治療でどのような副作用が起こりやすいかなど詳しいことは、主治医や薬剤師に相談してください。また、副作用が起こったときの対処法や日常生活で気をつけることなどについては、主治医や看護師に相談してください。
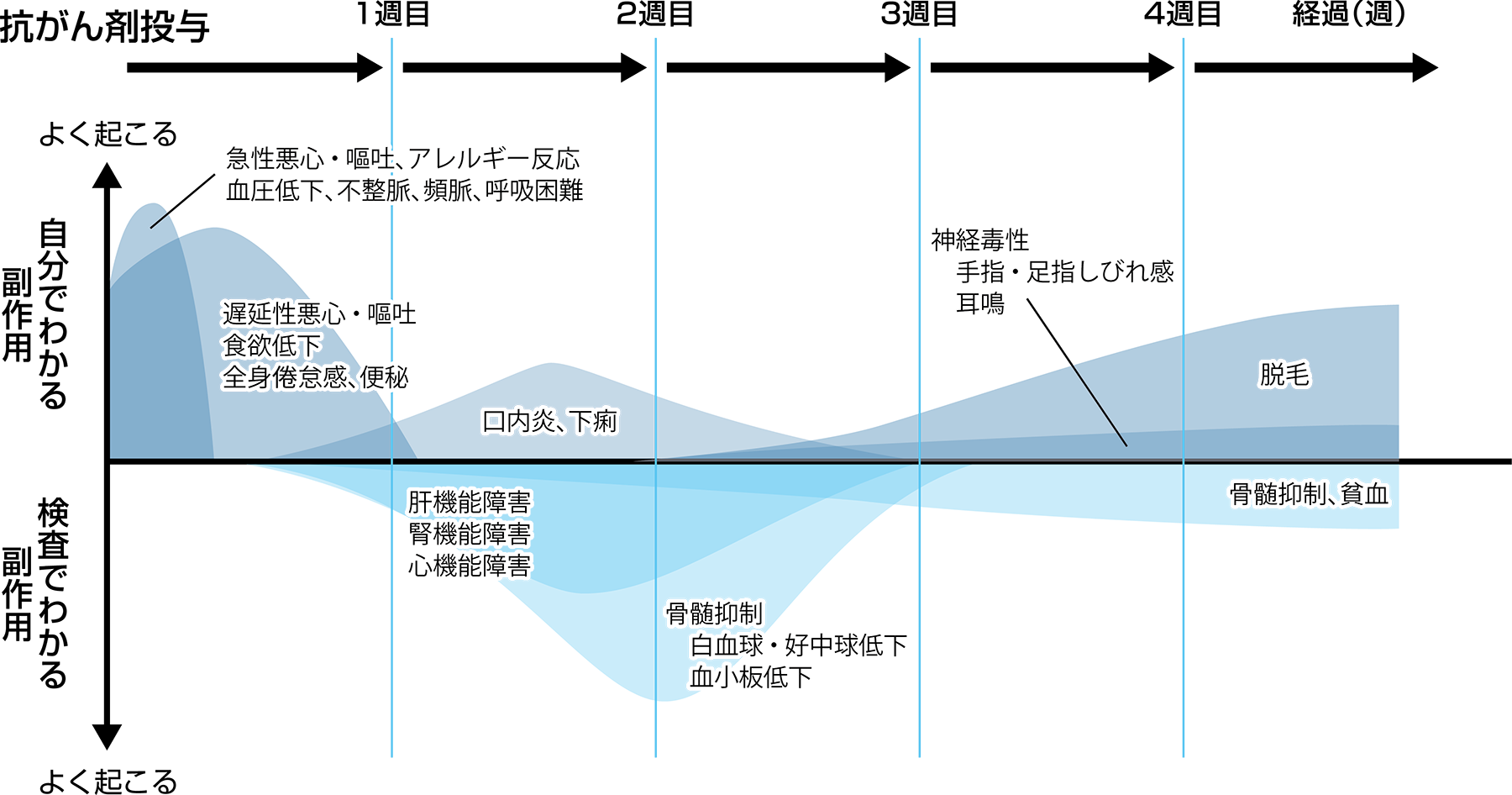
国立がん研究センターがん情報サービス、https://ganjoho.jp/public/dia_tre/treatment/drug_therapy/dt02.html(2024年11月閲覧)
分子標的療法の副作用
分子標的治療薬はがん細胞のもつ特有の因子を狙って攻撃し、がん細胞の増殖を抑えるお薬です。そのため、従来の抗がん剤であらわれる副作用とは異なる、分子標的治療薬に特有の副作用があらわれることがあります。分子標的治療薬には抗体治療薬と低分子の分子標的治療薬があります。
抗体治療薬に特有の副作用として「インフュージョン・リアクション」とよばれるアレルギーのような症状があります。
また、それぞれの分子標的治療薬が標的とする分子によって、あらわれる症状が異なります。
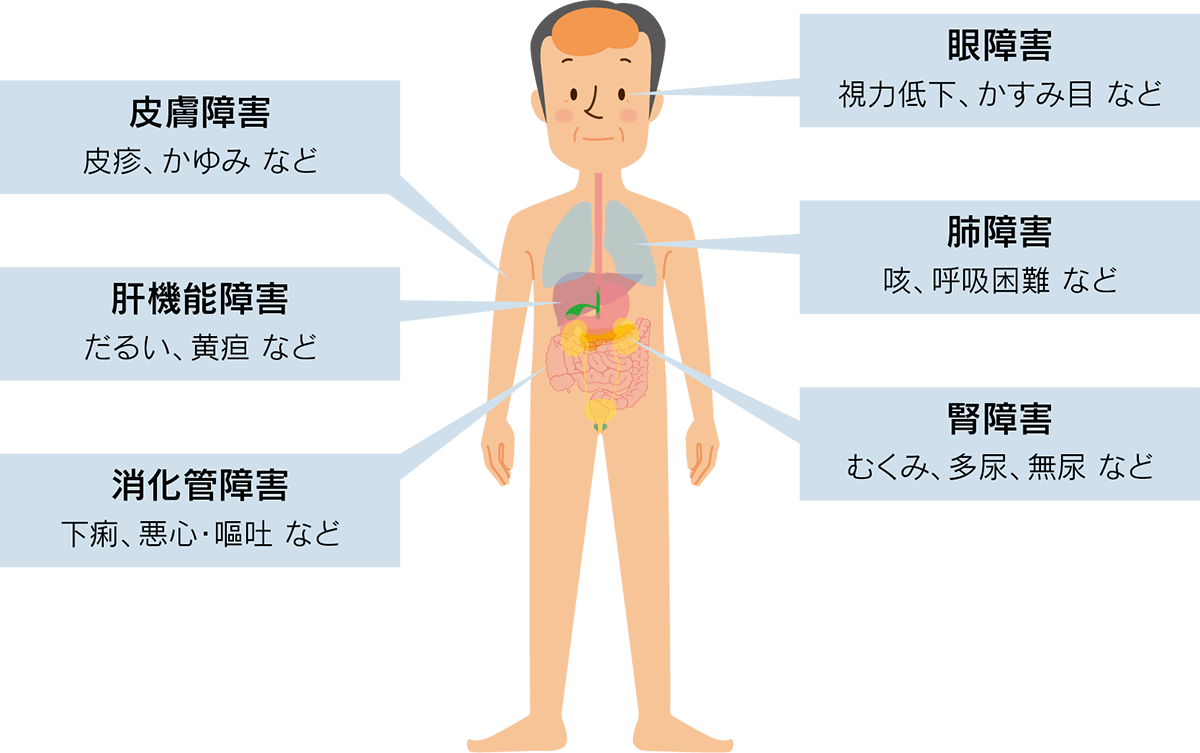
さまざまな臓器に影響があらわれますが、下記に示す副作用がすべての分子標的治療薬にあてはまるわけではありません。治療を始める方は、事前にどのような副作用が出やすいのか主治医や薬剤師に確認しておくとよいでしょう。
抗体治療薬に特有の副作用
●インフュージョン・リアクション(注入に伴う反応)
インフュージョン・リアクションとは主に、投与中あるいは投与から24時間以内にあらわれる抗体治療薬に特有の副作用のことです。詳しい機序はわかっていませんが、従来の抗がん剤とは異なるアレルギー反応が原因と考えられています。多くの場合、初回の点滴中にあらわれますが2回目以降にあらわれることもあります。
主な症状:発熱、頭痛、吐き気、かゆみ、発疹、息が苦しい など
分子標的治療薬の働きによってあらわれ方が異なる副作用
●心臓への影響
少しの運動で息切れがする、心臓がドキドキする、手足がむくむ など
●呼吸器への影響
咳がとまらない、息切れがする、呼吸が苦しい など
●消化器への影響
吐き気、嘔吐、下痢 など
●皮膚への影響
発疹、手足の皮膚炎、皮膚の乾燥、爪や爪の周囲の変化 など
そのほかにも、口内炎、貧血、高血糖、高血圧、タンパク尿、鼻血や歯ぐきからの出血などの副作用があらわれる場合があります。
がん免疫療法の副作用
免疫チェックポイント阻害薬は、がん細胞によって抑えられていた自分自身の免疫細胞を再び活性化させるため、免疫が働きすぎることによる副作用があらわれることがあります。免疫に関連した副作用なので、免疫関連有害事象(irAE)と呼ばれています。irAEは、皮膚、消化管、肝臓、肺などに比較的多くあらわれますが、腎臓や神経系、筋肉、眼にもまれにあらわれることがあり、全身のどこにでも副作用が起こる可能性があります。
irAEは従来の抗がん剤の副作用とは異なり、免疫を抑制するステロイド薬で対応することがあります。
irAEの多くは治療開始後約2ヵ月以内の比較的早い時期に起こりやすい傾向があります。ただし、投与終了後、数週間から数ヵ月経ってから起こることもあります。そのため、投与終了後もirAEに注意が必要です。
岐阜大学医学部附属病院
がんセンター 准教授
牧山 明資(まきやま あきたか)先生
- 【現職】
- 岐阜大学医学部附属病院 がんセンター 副センタ―長/准教授
- 【資格】
-
日本臨床腫瘍学会 がん薬物療法専門医・指導医
- 【所属学会】
- 日本臨床腫瘍学会
- 日本癌治療学会
