治療方針の決定
肺がんを診断するには?
一人ひとりの患者さんに合った治療法を見つけるためには、肺がんであるかどうかや、がんがどれくらい進んでいるかなどの診断が必要なため、いくつかの検査が行われます。
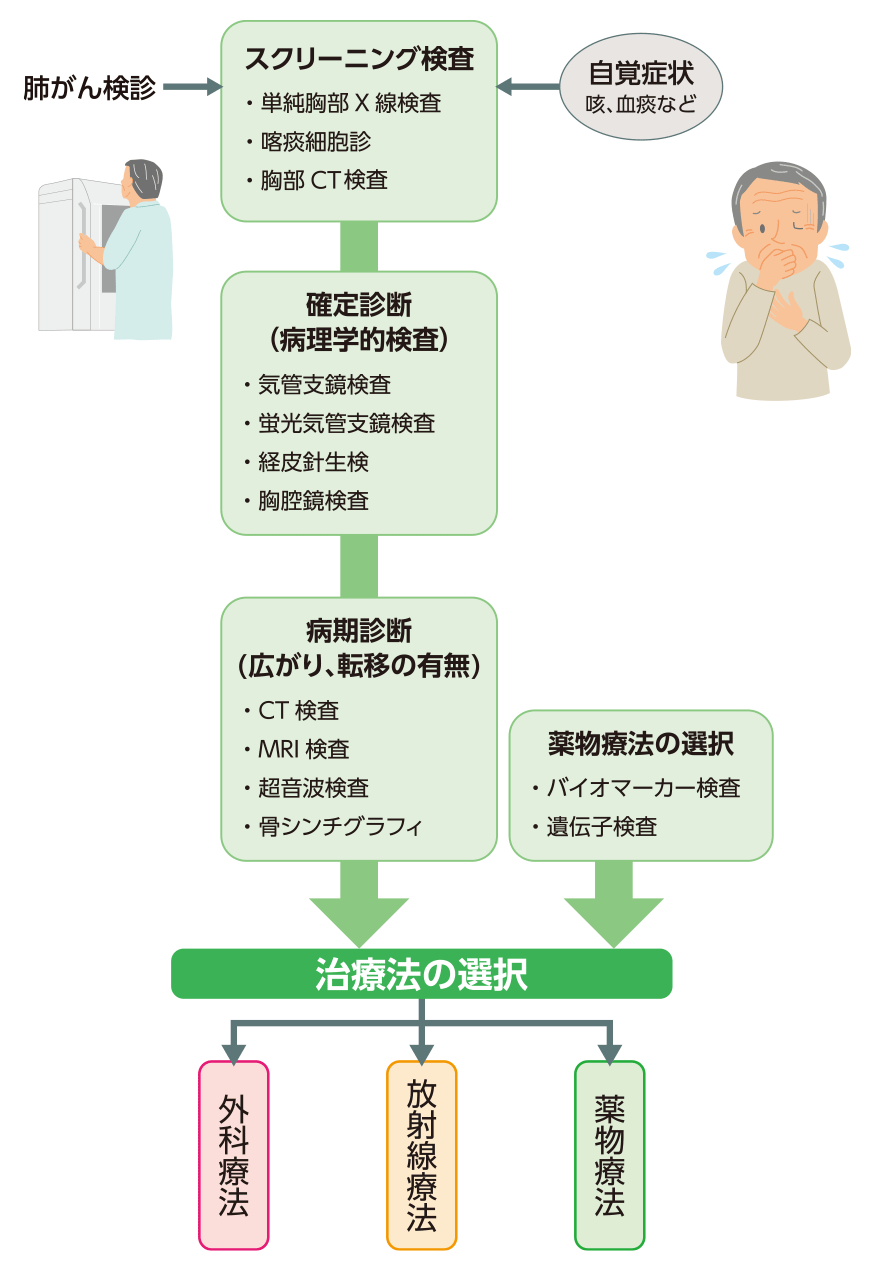
診断までの流れ
厚生労働省は、男女ともに40歳を過ぎたら年に1回肺がん検診を受けるよう推奨しています。企業などでの健康診断や自治体などでの肺がん検診で肺がんが疑われる人や、自覚症状があるために肺がんを心配して受診した人には、まず「スクリーニング検査」が行われます。この検査では、単純胸部X線検査、喀痰細胞診、胸部CT(コンピュータ断層撮影)検査などが行われます。
スクリーニング検査で肺がんが強く疑われた場合、肺がんかどうかを確定するために、気管支鏡検査、経皮針生検、胸腔鏡検査でがんが疑われる部位から細胞や組織を採取して、それを顕微鏡で観察する病理学的検査を行い、その結果をもとに診断します。
また、がんの広がりやほかの臓器への転移の有無を調べるために、CT検査やMRI検査、超音波(エコー)検査、PET-CT検査、骨シンチグラフィなどの画像検査を行うほか、薬物療法を行う可能性がある場合にはバイオマーカー検査を行うこともあります。
単純胸部X線検査:
X線を照射して胸部を撮影します。X線を照射すると、心臓や骨は白く、肺は黒く写し出され、黒い肺に白い部分(陰影)が写る場合は、がんの可能性があります。肺がんのスクリーニングに有効な検査ですが、がんが極めて小さい早期のがんを発見することは困難です。また、肺の入り口付近(肺門)は心臓や肺動脈などと重なってしまい、この付近にできるがんは発見されにくいことがあります。胸部X線検査は、肺に何らかの異常があるかどうかを見つけるための検査で、この検査で異常を認めても、それだけでは肺がんであるかどうかまでは分かりません。そのため、ほかの検査も合わせて行います。
喀痰細胞診:
通常3日間、毎朝痰を採取して、がん細胞が含まれていないかを顕微鏡で調べます。痰は比較的太い気管支から分泌されるので、この検査は肺の入り口付近にできる「肺門型」(中心型)肺がんを発見するのに適しています。ただし、この検査も早期のがんを発見するには十分ではありません。
胸部CT(コンピュータ断層撮影)検査:
X線とコンピュータを組み合わせて、人体を輪切り状にした画像を写し出す検査で、胸部単純X線検査では写りにくかった肺門部も鮮明に写し出すことができ、また早期のがんも発見できます。
MRI(磁気共鳴像)検査:
大きな磁石の中に入って、磁気を使って体のさまざまな部分を撮影する検査で、縦、横、斜め、輪切りなどさまざまな方向からの鮮明な画像が得られます。磁場の中での検査のため、金属類の持ち込みが制限されるため、心臓ペースメーカーや大腿骨骨折などの人工骨の手術を受けた人などは受けられない場合があります。
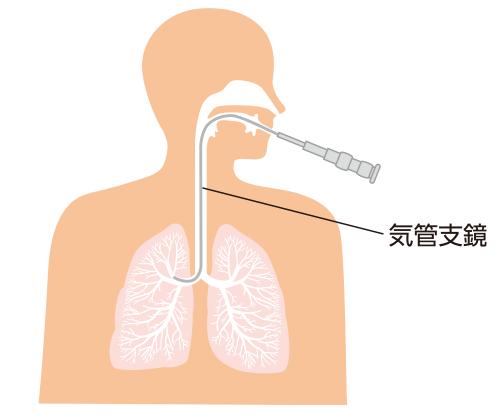
気管支鏡検査(図2):
口や鼻から太さ5mm程度の内視鏡を挿入して、気管・気管支の状態を観察し、必要に応じて検体(組織)を採取します。また、特定の波長の光をあてて、通常の気管支内視鏡検査では見つけにくい、がんも見つけることができる「蛍光気管支鏡検査」を用いることもあります。内視鏡が届く範囲の気管支(肺門部)は直接観察できますが、それより奥に病変がある場合には、組織や細胞を採取するための器具をX線で確認しながら内視鏡を通して差し込みます。
経皮針生検:
X線やCT、超音波で確認しながら、皮膚から病変に細い針を刺して組織を採取し、その組織を調べます。
胸腔鏡検査(図3):
胸部など数ヵ所小さく切開したところから、胸腔鏡(胸部用の内視鏡)と手術器具を挿入して、胸腔鏡で肺を見ながら異常が疑われる組織を採取し、その組織を調べます。気管支鏡検査や経皮針生検で十分な組織を採取できない場合などに行います。
病理学的検査:
気管支鏡検査や経皮肺生検などで採取した組織を顕微鏡で観察して、細胞の形などから診断するとともに、がんの組織型も判定します。
超音波(エコー)検査:
超音波を使って体内を観察する検査で、肺がんの転移しやすい肝臓などの転移の有無を調べるのに用いられます。
骨シンチグラフィ:
骨転移の有無を調べる検査です。ただし、この検査で異常が見つかっても、必ずしもそれががんとは限らないので、CTやMRIの画像も合わせて総合的に判断します。
腫瘍マーカー検査:
「腫瘍マーカー」とは、がんの種類によって特徴的に産生されるタンパク質で、血液検査や尿検査でがんの有無を調べます。ただし、腫瘍マーカーの多くはがんに特有なものではなく、ほかの病気でも作られます。そのため、腫瘍マーカーはがんの診断や再発・転移を知る補助的な手段になります。腫瘍マーカーの結果のみで、診断や治療変更を行うことはありません。
バイオマーカー検査:
肺がんの中には、ある種の遺伝子に変化があったり、免疫染色の結果によって、特定の種類の薬剤が高い有効性を有することがあります。そこで、がん細胞の遺伝子やタンパク質を調べて、その薬の効果が期待できるかどうかを調べることもあります。
肺がんの分類(種類)
組織型による分類
肺がんはいくつかのタイプに分類することができます。タイプによって、がんの性質や治療方法、治療に対する反応性(治療効果)などが異なるため、治療方針を立てるうえでタイプを見極めることは非常に重要です。
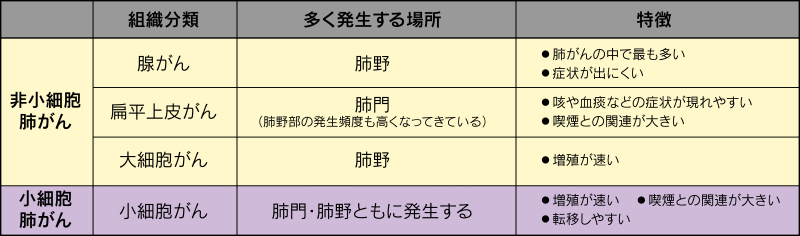
がんの組織を顕微鏡で観察すると、細胞の大きさや形、細胞の集まり具合などに違いがみられます。これら組織型の違いから、肺がんは「小細胞肺がん」と「非小細胞肺がん」の大きく2つに分類されます(表)。
「小細胞肺がん」は喫煙者に多く、増殖が速く、転移しやすいので、発見された時、すでにほかの臓器に転移していることも少なくありません。そのため、手術だけで治癒する確率は低いですが、この種のがん細胞は放射線や抗がん剤によく反応することが多いので、放射線療法や薬物療法が有効な治療手段となります。
非小細胞肺がんは肺がんの約80%を占めるタイプで、非小細胞肺がんはさらに「腺がん」、「扁平(へんぺい)上皮がん」、「大細胞がん」などに分けられます。
腺がんは肺がんのなかで最も発生頻度が高いもので、非喫煙者や女性の肺がんの多くはこのタイプです。肺の奥のほう(肺野部)にできることが多いため、初期症状があらわれにくいといった特徴があります。さまざまな性質のものがあり、増殖の速さや治療に対する反応性は異なります。
扁平上皮がんは喫煙者に多いがんで、気管支に近い場所(肺門)に発生しやすく、血痰などの症状があらわれやすいといった特徴があります。肺がん全体の25~30%くらいを占め、腺がんについで多いタイプです。
大細胞がんは、肺野部の細く枝分かれした先にできることが多く、ほかのタイプに比べて特徴はあまりありませんが、増殖が比較的速く、転移しやすいため、発見時にがんがすでに大きくなっていることもあります。ただし、肺がん全体に占める割合は数%程度で、そう多くはありません。
国立がん研究センターがん情報サービス
病期(ステージ)による分類
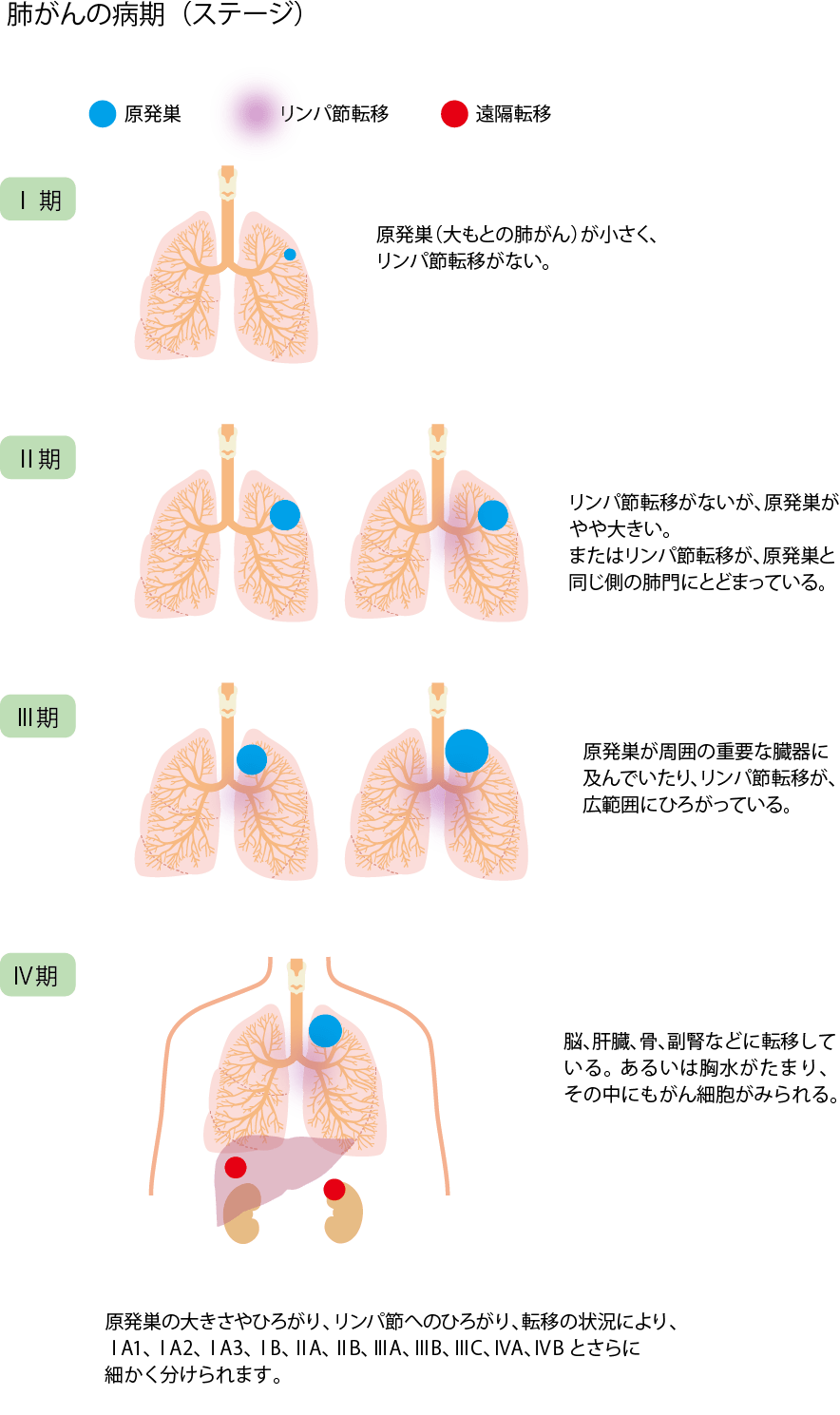
がんの進行度(病期、ステージ)によっても治療方針は異なります。そのため、肺がんと診断されたら、がんの大きさやほかの臓器へ転移していないかなど、さらに詳しい検査を行って、病期を決定します。がんは一般的に、最初に発生(原発といいます)した組織内である程度大きくなった後、周囲の組織に広がる(浸潤)とともに、血液やリンパの流れに乗ってほかの臓器やリンパ節へ転移します。そこで、①最初に発生したがんの大きさや周囲への広がり具合(進展度)、②リンパ節転移の状態、③他の臓器への転移(遠隔転移)の有無、の3要素から病期を分類します。この分類法は、3つの要素である腫瘍(Tumor)、リンパ節(lymph Node)、転移(Metastasis)から、TNM分類とよばれます。
肺がんのTNM分類では、原発がんの大きさと周囲への広がり具合(T因子)からT1~T4の大きく4段階に、リンパ節転移の有無(N因子)から4段階に、遠隔転移(M因子)から3段階に分けられます。そして、これら3因子による分類を組み合わせることで、病期(ステージ)をIからIVの段階に分けます(図4)。I期はがんが肺の中にとどまっていてリンパ節転移のない状態、II期は肺の中のがんが大きい、またはがんと同じ側の肺門リンパ節に転移している状態、III期はがんが肺の周りの組織や臓器に広がり、リンパ節にも転移している状態、IV期はがんが離れた臓器に転移していたり、胸水にがん細胞がみられる状態です。同じ病期でもA、B、Cの順にがんが進んでいることを示しています。
日本肺癌学会編:患者さんのための肺がんガイドブックWEB版(2022年12月)
(https://www.haigan.gr.jp/guidebook/2022/2022/Q27.html)
2023年7月閲覧
本著作物は日本肺癌学会が作成及び発行したものであり、本著作物の内容に関する質問、問い合わせ等は日本肺癌学会にご連絡ください。
日本化薬は日本肺癌学会から許諾を得て、本著作物を複製し使用しています。
ステージ別の治療方針とは?
肺がんの治療法には外科療法(手術)、放射線療法、薬物療法などがあり、これらを単独で行うこともありますが、組み合わせて行うこともあります。
肺がんは、がんの種類(組織型)によって放射線療法や薬物療法の効果が異なります。また、がんが大きく広がっていると、手術だけではがんを取りきれない場合もあります。そこで、がんの種類と進行度(ステージ)に応じて治療方針が立てられます。
小細胞肺がん(図5):早期限局型(I期)では手術が基本で、術後に薬物療法を行うこともあります。限局型(II期、III期)では薬物療法と放射線療法を併せて行います(体調など医学的理由で放射線療法が行えない場合は薬物療法のみ)。進展型(IV期)では薬物療法が基本となります。
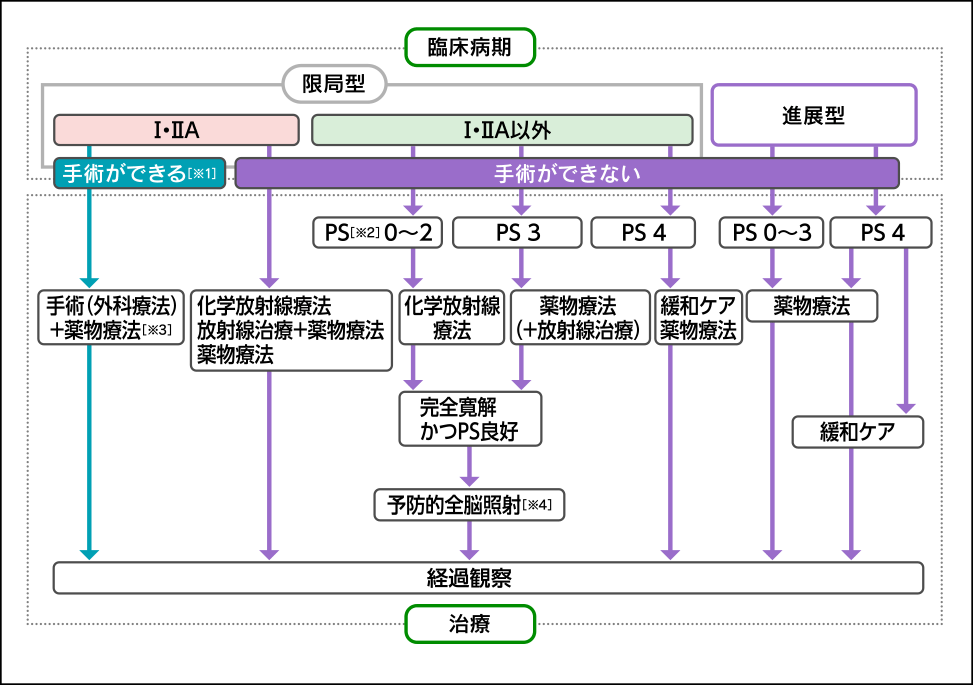
※1 体の状態による
※2 PS(パフォーマンスステータス)体の状態の指標の一つ
※3 小細胞肺がんの薬物療法では主に細胞障害性抗がん薬を使用する
※4 脳への転移による再発を予防するために、脳全体に放射線を照射すること
国立がん研究センターがん情報サービス「肺がん 治療」
非小細胞肺がん(図6):IA期では手術が基本です。IB~IIB期では手術が基本で、術後に薬物療法を行うこともあります。III期でがんを切除できる場合は手術が基本となりますが、切除できない場合は薬物療法と放射線療法を併せて行います(体調など医学的理由で放射線療法が行えない場合は薬物療法のみ)。IV期では薬物療法が基本になります。上記の治療と平行して、苦痛を緩和するための緩和医療・緩和ケアが行われます。
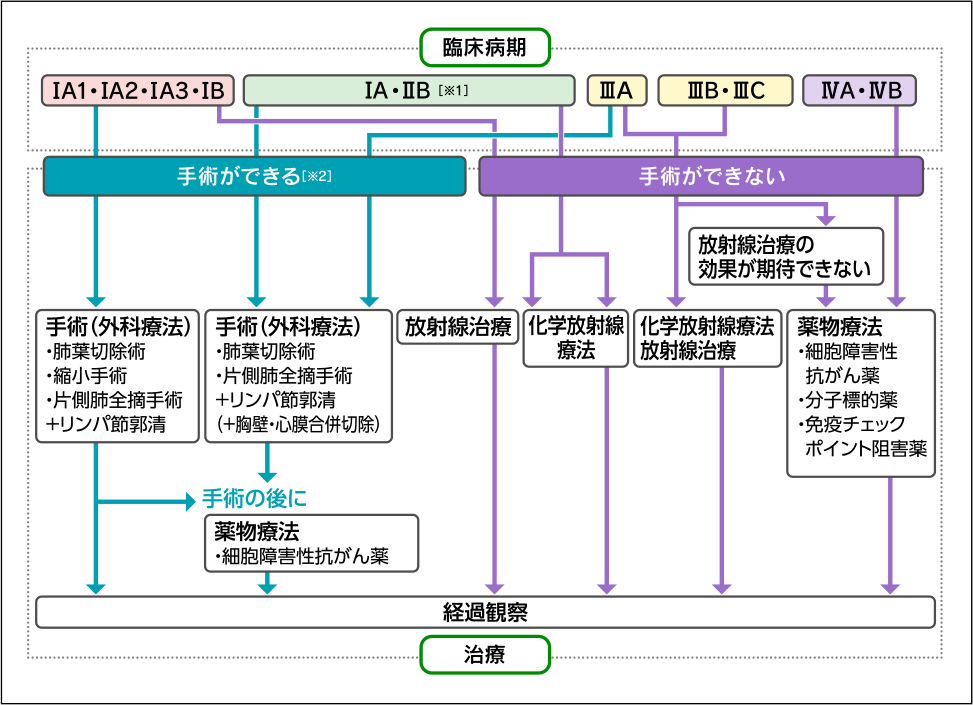
※1 ⅡBの肺尖部胸壁浸潤癌の場合は、ⅢA期の治療に準じる
※2 体の状態による
国立がん研究センターがん情報サービス「肺がん 治療」
実際にどのような治療を行うかは、患者さんの年齢や病歴、合併症、全身状態、治療後の生活への影響、患者さんの希望なども十分考慮して、その患者さんに最適な治療法を選択し、患者さんに提案されます。
診断や治療などについて、担当医以外の医師の意見を聞くことを、セカンド・オピニオンといいます。
肺がんでは、同じステージでもさまざまな治療法がある場合もあります。そのため、担当医から勧められた治療法が果たして最適なものなのか理解にとまどうこともあるでしょう。そうしたときには、納得のいく治療を受けるために、セカンド・オピニオンを求めることができます。「がん拠点病院(がん診療連携拠点病院)」などセカンド・オピニオンを積極的に受け入れている医療機関もあるので、担当医から示された診断や治療法などについて、ほかの医師の意見も聞いてみたい場合には、こうした医療機関に相談することもできます。
セカンド・オピニオンを受ける際には、X線検査や血液検査などのデータを担当医からもらい、それを持参しましょう。また、担当医の診断や治療方針、すでに治療を開始している場合には治療結果を記した紹介状も用意しましょう。なお、セカンド・オピニオンを効率的に受けるために、何が疑問か、何を知りたいかを明確にしておくことが大切です。
静岡県立静岡がんセンター
呼吸器内科 医長 兼 ゲノム医療支援室 室長
釼持 広知(けんもつ ひろつぐ)先生
- 1999年 3月横浜市立大学医学部卒業
- 1999年 4月横浜市立大学医学部附属病院 研修医
- 2001年 4月藤沢市民病院
- 2003年 4月静岡県立総合病院
- 2005年 4月神奈川県立循環器呼吸器病センター
- 2007年 4月国立がんセンター東病院
- 2010年 4月静岡県立静岡がんセンター
呼吸器内科 副医長 - 2013年 4月静岡県立静岡がんセンター
呼吸器内科 医長 - 2018年 3月慶応義塾大学大学院医学研究科
博士課程修了 - 2018年 7月静岡県立静岡がんセンター
呼吸器内科 医長
兼 ゲノム医療支援室 室長
- 【資格】
- 日本内科学会 認定内科医
- 日本呼吸器学会 専門医・指導医
- がん薬物療法 専門医・指導医
- 日本呼吸器内視鏡学会 専門医・指導医
- 日本アレルギー学会 専門医
- 【所属学会】
- ASCO(American Society of Clinical Oncology)
- 日本臨床腫瘍学会(協議員)
- 日本癌学会(評議委員)
- 日本呼吸器学会
- 日本肺癌学会
- 日本呼吸器内視鏡学会
- 日本アレルギー学会
