再発・転移
再発・転移とは
「再発」とは手術などの治療の結果、一旦検査で確認できるがんがなくなった後に、体内に目に見えない小さながんが残っていて、それが再び大きくなってあらわれることをいいます。最初のがんと同じ場所あるいはごく近くに再発した場合には「局所再発」と呼びます。
一方、がんが初めにできた場所から血液やリンパの流れにのって離れた部位に移動して定着し、そこで増殖したがんが出てくることを「転移」または「遠隔転移」といいます。その症状は転移した部位や大きさなどによって異なり、何らかの症状を感じる場合もありますし、まったく自覚症状のない場合もあります。転移はさまざまな部位に起こりますが、肺がんでは、脳、骨、肝臓、副腎への転移を多く認め、それぞれ脳転移、骨転移、肝転移、副腎転移などと呼びます。
また同側の他の肺葉または反対側の肺に転移を起こすこともあります(肺転移)。脳および脊髄の保護のために存在する髄膜にがんが転移した場合は、がん性髄膜炎または髄膜がん腫症と呼ばれます。「播種(はしゅ)」とは、がんが近接する体内の空間(胸腔(きょうくう)や腹腔(ふくくう))に顔を出した場合、そこからがん細胞が胸腔や腹腔にはがれ落ち、散らばるように広がることをいいます。肺がんでは胸腔内にがんが散らばるように広がる胸膜播種を起こすことがあり、その結果として胸腔にがん細胞を含んだ胸水がたまる場合(悪性胸水)もあります。
再発・転移を防ぐために
手術で目に見えるがんを取り除いても、目に見えない小さながんが残っている可能性があり、がんの再発を予防するために手術後に薬物療法や放射線療法を行うことがあります。治療終了後は定期的に検査を受けて、再発や転移を早めに見つけることが大切です。
肺がんで再発や転移が起こりやすいのは初回治療終了後3年以内で、5年を過ぎれば再発や転移はかなり少なくなるといわれています1)。経過観察は患者さんの状態によって異なりますが、治療終了後5年間は再発・転移の有無をチェックするために、通常はじめは1~3ヵ月ごとに、病状が安定してきたら6ヵ月~1年ごとに定期的に受診します1,2)。なお、検査の間隔や検査の内容は患者さんの状態によっても異なるので、主治医に確認しておくとよいでしょう。
1)よくわかる最新医学 肺がん,2023,P.154
2)国立がん研究センターがん情報サービス
再発・転移の治療法
転移による症状
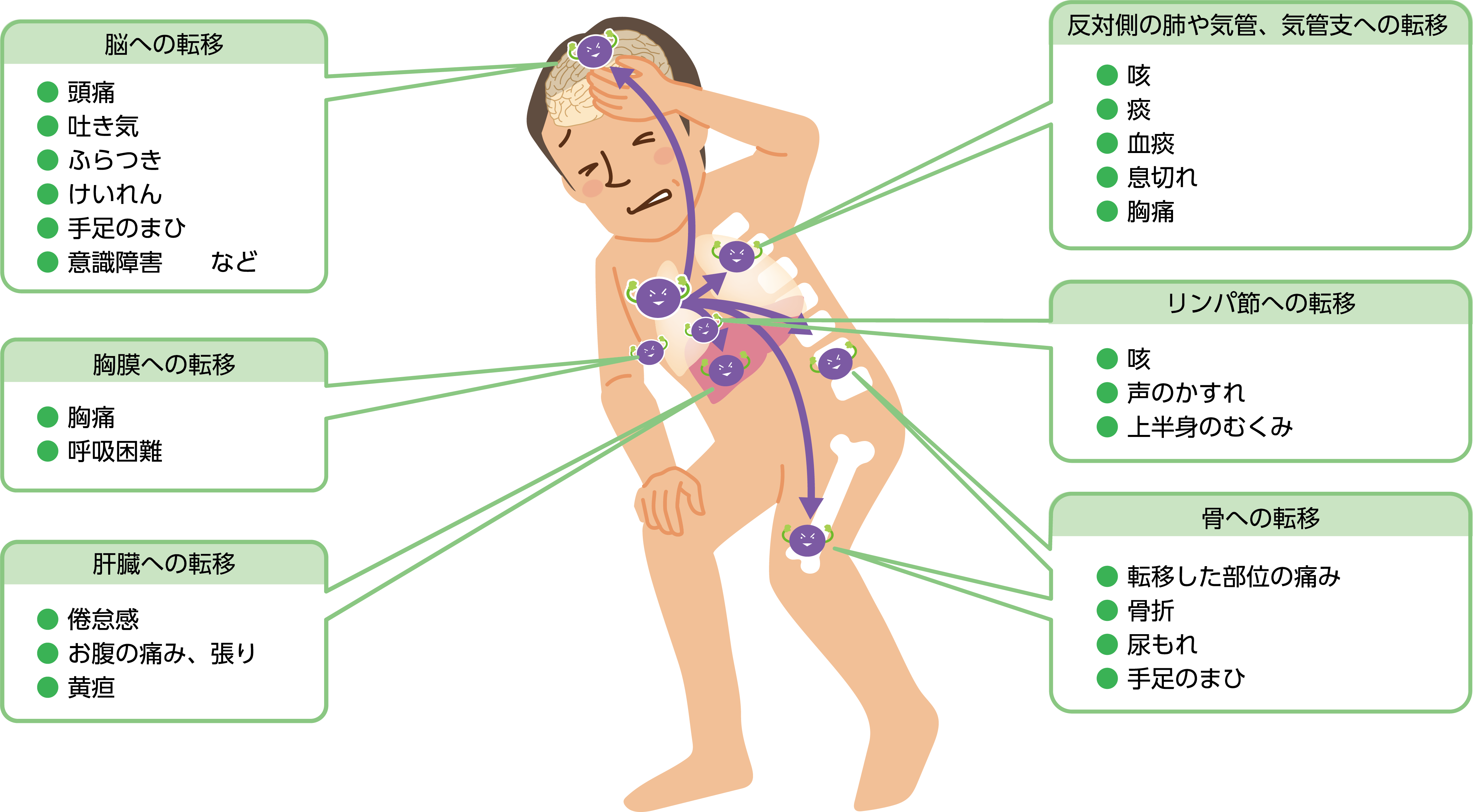
肺がんが転移すると、転移した臓器によってさまざまな症状が出ることがあります。(図)
反対側の肺や気管、気管支への転移:
最も多い症状は、咳と痰です。その他に、血痰、息切れ、がんが胸膜などに浸潤して起こる胸痛などがあります。肺癌が気管支をふさぐことで、肺炎(閉塞性肺炎)が起きる場合もあります。
リンパ節への転移:
肺門部や縦隔(左右の肺の真ん中)のリンパ節に転移すると、咳が出たり、声がかすれたり、上半身がむくむことがあります。
脳への転移:
頭痛や吐き気のほか、ふらついたり、けいれんが起きたり、手足のまひ、意識障害などが起こることもあります。そのほか、視力や視野の障害(目がかすむ・見えなくなる、物にぶつかる)、言語や構音の障害(物の名前が言えなくなった、会話の意味が理解できない、字の読み書きができない、呂律が回らない)、高次脳機能障害(物忘れ、今までできていたことができなくなる)など多彩な症状が含まれ、原因がわからないまま発見が遅れることもあります。
骨への転移:
転移した部位に痛みを感じたり、骨がもろくなって骨折したりすることがあります。また、脊椎に転移した場合には、脊髄を圧迫し、尿がもれたり、手足がまひすることもあります。
肝臓への転移:
全身がだるくなる(倦怠感)、お腹が痛い、張るといった症状のほかに、黄疸が出ることもあります。
胸膜への転移(胸膜播種):
肺の周囲の胸膜にがんが広がり胸痛をきたすほか、胸腔(肺が入っている入れ物のようなもの)に水がたまって(悪性胸水)呼吸困難感が出現することもあります。
再発・転移した肺がんの治療法
肺がんにおいて、当初から転移のある進行がん、もしくは手術などの後にがんが再発した場合の治療法は、再発・転移した部位や症状によって手術や放射線療法が行われることもありますが、基本的には「薬物療法」が治療の中心となります。薬物療法は、細胞障害性抗がん剤、分子標的治療薬、免疫チェックポイント阻害薬に分けられます。どのような薬物療法を行うかは、肺がんの組織診断、がん細胞における遺伝子異常の有無や種類、がん細胞におけるPD-L1タンパク発現の程度、患者さんの全身状態や臓器機能、合併症などを考慮して総合的に判断されます。また、がんと診断を受けたときから、さまざまな苦痛をやわらげる緩和ケアを手術・放射線療法・薬物療法などのがん治療と並行して受けることでQOL(生活の質)の改善をはかります。
脳転移の治療法
脳内の病巣が1つだけで他の臓器に転移がなく全身状態がよい場合には、手術でがんを取り除くこともありますが、それ以外の場合では手術は勧められません。また脳と血管の間には「血液脳関門」とよばれる壁があり、多くの抗がん薬(抗がん剤)はこの壁を通過することができず脳に届かないため、ほかの臓器ほどの効果は期待できません。そのため症状を緩和することを目的に放射線療法を中心とした治療を行います。
脳へ放射線をあてる方法には、脳全体に照射する「全脳照射」と、がんのある場所だけに照射する「定位照射」の2種類があります。どちらを行うかは病状や転移の状態(場所、個数、大きさなど)によって判断されます。
骨転移の治療法
骨転移は痛みを引き起こすだけではなく、骨折にいたったり、神経を圧迫することでしびれやまひを起こしたりすることもあります。これらを予防する目的で薬物療法や放射線療法が行われます。骨転移に対する薬物療法では、骨粗しょう症の治療にも使われるビスホスホネート製剤やモノクローナル抗体製剤などが用いられます。痛みが強い場合や骨折の危険性が高い場合、まひなどの神経症状が出るおそれがある場合などでは放射線療法を行うこともあります。骨転移による圧迫を防ぐために外科治療(手術)が行われる場合もあります。
痛みの対処法
痛みの原因には、さまざまなものがあり、その原因によって対処法や使用する痛み止めが異なるため、まずは痛みの原因について正しい診断を受けることが重要です。
また、痛みの程度は自分自身しかわからないので、我慢せずに担当医や看護師、薬剤師に伝えることが大切です。
痛みの伝え方のポイントを以下に示します。
- 痛みの場所とひろがり
- 1ヵ所だけか・指で指せる範囲か・広い範囲か
- 痛みの強さ
- まったく痛みのない場合を0、最悪の痛みを10とすると「今の」痛みは何点か、「1日で一番強いときの」「1日の平均の」痛みは何点か
- 痛みの始まりとその後
- いつからか・きっかけがあったか・ひどくなってきているか
- 痛みがやわらぐとき・ひどくなるとき
- お風呂に入るとやわらぐ・夜間に痛くなる・からだを動かすとひどくなる
- 痛みの感じ方
- ズキッとする・ズーンと思い感じ・ビリビリとしびれた感じ
- 痛みの持続時間
- 1日中感じているのか・そうでなければ何分くらい痛みが続くか
- 日常生活への影響
- 痛みのために眠れない、痛くて動く気がしない
- 痛み止めの効果
- 処方されている痛み止めの効果はあるか・副作用はあるか
日本肺癌学会編:患者さんと家族のための肺がんガイドブック2024年版.Q50 3.痛みの伝え方
(https://www.haigan.gr.jp/public/guidebook/2024/2024/Q50.html)
本著作物は日本肺癌学会が作成したものであり、本著作物の内容に関する質問、 問い合わせ等は日本肺癌学会にご連絡ください。
日本化薬株式会社は、日本肺癌学会及び発行元である金原出版から許諾を得て、本著作物を内容の改変を行うことなく複製し、使用しています。
愛知県がんセンター
呼吸器内科部 医長
山口 哲平(やまぐち てっぺい)先生
- 2008年 3月藤田保健衛生大学医学部卒業
(現 藤田医科大学) - 2008年 4月藤田保健衛生大学病院 初期研修医
- 2010年 4月藤田保健衛生大学 医学部呼吸器内科学I助手
- 2012年 4月藤田保健衛生大学 医学部呼吸器内科学I助教
- 2014年 3月藤田保健衛生大学大学院医学研究科
博士課程修了 - 2017年 3月愛知県がんセンター中央病院
呼吸器内科部医長 - 2019年 4月愛知県がんセンター 呼吸器内科部 医長
- 【資格】
- 日本内科学会 総合内科専門医
- 日本呼吸器学会 呼吸器専門医
- 日本呼吸器内視鏡学会 気管支鏡専門医
- 【所属学会】
- 日本内科学会
- 日本肺癌学会
- 日本呼吸器学会
- 日本呼吸器内視鏡学会
- 日本臨床腫瘍学会
- IASLC(International Association for the Study of Lung Cancer)
