肺がん手術の最前線
岡田 守人先生
肺がんの治療は、外科治療(手術)、放射線治療、薬物治療に大別されます。
その中の一つである肺がん手術は今、開胸手術に代わって胸腔鏡下手術(VATS(バッツ):Video-Assisted Thoracic Surgery)が主流となり、さらにはロボット支援下手術も保険適用となりました。肺がん手術とはがんを確実に切除するだけではなく、患者さんのこれからの人生のためにできる限り肺機能の温存を目指すものとなっています。
岡田守人先生は、VATSと目視とを併用する手術「ハイブリッドVATS」の先駆者です。ハイブリッドVATSは低侵襲の胸腔鏡下手術でありながら、術者が目視によって直接処置するという開胸手術のよさも生かし、難易度の高い手術に適したアプローチとして世界的に知られています。
そこで、今回は肺がん手術をテーマとして、ハイブリッドVATSを駆使して困難な手術にも精力的に取り組み、まさに肺がん手術の最前線で活躍される岡田先生にお話をうかがいました。
【取材】2020年9月 日本化薬株式会社

-肺機能を維持するために
第2回では、肺がん手術のアプローチについてうかがいました。
第3回では、これからの肺がん手術が目指すものや、手術に対する岡田先生の想いについてうかがいます。
肺がん手術にはどのような術式があるのでしょうか?
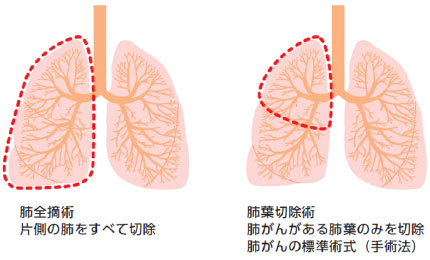
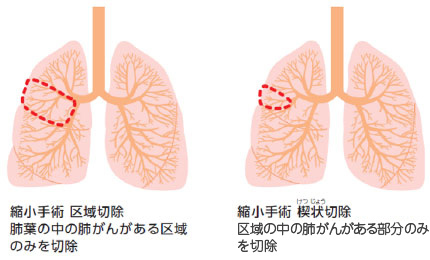
肺は、右肺が上中下の3つ、左肺が上下の2つの肺葉に分かれています(図1)。がんができた肺葉を切除するのが肺葉切除術で、現在の標準手術となっています(図2)。しかし、例えば1cm程度の小さながんを切り取るのにその肺葉を切除してしまうと、肺活量を考えればもったいないのではないかという議論があります。そこで行われるのが、がんができたところを中心に肺実質を小さく切り取る縮小手術(区域切除・部分切除)です。近年では2cm以下の肺がんに対しては肺葉切除するのではなく、区域切除(肺葉切除の20〜50%程度の切除)が積極的に行われています1)。(2022年4月にJCOG・WJOGの第Ⅲ相臨床試験で、小型肺がんに対する標準術式が肺葉切除に代わって区域切除であることが示され2)、今後ますます区域切除が増加すると考えられます)
1)日本肺癌学会編:肺癌診療ガイドライン 悪性胸膜中皮腫・胸腺腫瘍含む 2022年版,金原出版,2022,p72-72
2)Saji H, et al. Lancet. 2022; 399: 1607-1617
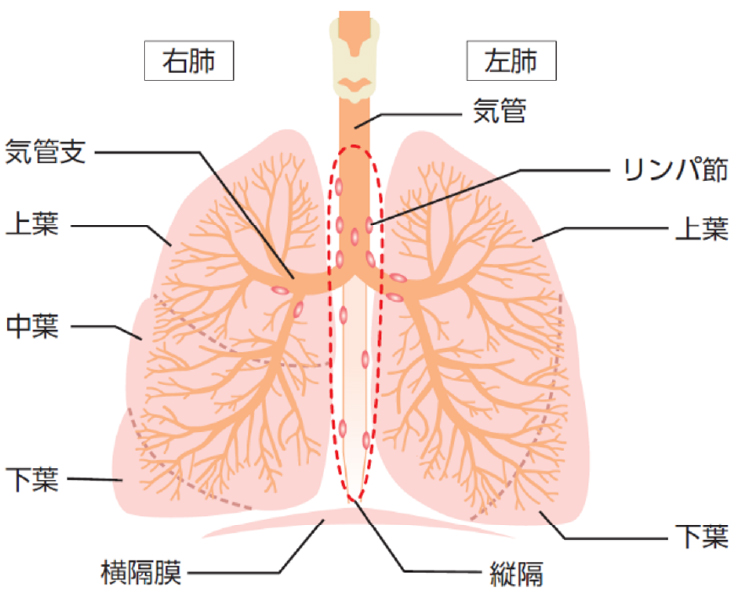
右肺が上下3つ、左肺が上下2つに分かれている
区域切除にはどのようなメリットがあるのでしょうか?
区域切除は、肺葉切除のようにもともと分かれた部位を切除するものではないため、肺実質を切り込んでいく必要があり、さらに細かい血管や気管支を扱う必要があります。しかし、その区域をきれいに切り取る手術ができれば、がんも確実に取り除けて、肺もきれいに膨らんで肺活量が温存できるという理想的な結果が得られます。そうした“きれいな手術”ができたかどうかは手術中に見てわかりますが、技術的には難易度が高くなります。国内外で肺葉切除と区域切除の5年生存率を比較する臨床試験(JCOG0802/WJOG4607L)が行われ、区域切除が肺葉切除より良好な結果が得られたことから1)、リンパ節転移の可能性がない2cm以下のがんであれば区域切除が推奨されます。
1)Saji H, et al. Lancet. 2022; 399: 1607-1617
難易度の高い手術であっても、肺活量が残るというメリットから区域切除が標準になるかもしれないとは。肺活量とはそれだけ大切なものなのですね。
手術の傷や痛みは時間とともに治りますが、肺活量は一生の問題です。生きている以上、肺活量が少なければ寝ている間でも苦しいですし、階段を上る、長い距離を歩くなど、日常生活に直結します。ですから、がんを完全に取りながら肺活量を残すということは、肺がん手術における最大の目的なのです。
私が医師になった当時は、「がんを残したらいけないのだから、そのためには肺も大きく切ったほうがよいし、傷なんて気にしなくてよい」と言われたものでした。がんが取り除けて、長く生きられさえすればよいという考え方です。その意味では最近の手術に反して、患者さんにとっては負担の重い厳しい手術をしてきたと言えます。しかし近年では、肺活量をはじめとして、患者さんのQOLをできるだけ維持することを目指すという考え方が主流になってきました。肺機能の温存とがんの治療においては、患者さん一人ひとりについてがんの進行度や全身状態などのバランスを考えることが重要と思います。
もともと肺機能の低い方や高齢者、合併症のある患者さんなどでは、肺活量が大きく下がることは避けたいですし、QOLを重視した治療を選択する場合もあるということですね。

岡田先生の目指す肺がん治療とは?
私の好きな言葉に、「永遠の未完成、これ完成なり」という言葉があります。手術にしても診療にしても、常にレベルの高いところを目指していきたいです。また、大学教授として若い人たちの指導者という立場でもあるので、学生や研修医など自分よりも年下の後輩たちには、妥協しないで一緒にレベルの高いところに行こうと呼びかけています。若い人でも教授に意見できるような雰囲気を心がけて、自分もそういった意見を取り入れ、少しでも反省すべき点があれば反省して、いつもレベルの高い域に行きたいと思っています。私はこれまでに3000例以上の手術を経験していますが、それでもまだ1年前の自分よりも成長していると思いますし、その分、反省点もあるということにもなりますから、まだ上を目指していけそうです。
これは、患者さんとの約束でもあります。例えば、進行がんで難易度が高い手術などは、一瞬逃げたいと思うような時もあります。でも、それに負けないで挑戦する。患者さんが望むのなら、リスクが高い難しい手術でもチャレンジしていく。もちろん神様ではないので100%うまくいくという保証はできませんが、患者さんとお話しする時は常に「自分は100%の努力をします」ということを誓います。自分に命を預けてくださるのですから、患者さんには一番に感謝しています。手術することが決まったら、「あとは任せてください」とだけ話します。前もって不安にさせるようなことは言わず、その時できる精一杯のことを実施することが患者さんへの恩返しであると思います。
今なお成長半ばであり、反省点があると話す岡田先生。「自分に命を預けてくださる患者さんに一番に感謝」という言葉から、一つ一つの手術に対して極めて真摯に取り組む想いが伝わります。
最後に、読者へのメッセージをお願いします。
一般の方へ伝えたいことは、まずはがんにならないこと。肺がんの場合、一次予防としては禁煙です。肺がんの発症には環境要因や遺伝的要因も複雑に関与しているとはいえ、禁煙は大切です。そして、二次予防とはがんをいかに早く見つけて治療につなげるかということですから、すなわち検診が大切です。放射線を使う検査による被曝量の問題もありますが、喫煙者であれば差し支えない程度に検査の頻度を増やすとよいと思います。肺がんで咳や喀血があったり、痩せてきたりするのはよほど進行してからであって、診断時の患者さんの多くは無症状です。よく「咳が出るのでCT検査をしたら小さな肺がんが見つかった」といった話も聞きますが、それは肺がんが原因で咳が出たというより、本当に偶然見つかっただけに過ぎません。
これは肺がんに限りませんが、万が一がんと疑われた場合にはいろいろな先生のお話を聞いてください。それをセカンドオピニン、サードオピニオンと呼びますが、今は先生方も気を悪くしたりしませんから、いろいろな先生の意見を取り入れて、自分の納得する治療を受けてください。医者を選ぶということも、自分の責任です。がんの治療では、納得するまで十分に話を聞き、しっかり理解をして治療方針を決めていくことがよいと思います。
禁煙・検診が肝心。そして、もし肺がんと診断された場合には、治療方針についてしっかり納得して進めて行くことが大切ですね。
岡田先生のお話からは、肺がん手術は根治を目指すものであるとともに、肺機能をできるだけ温存することがゴールであるということを教えていただきました。
難易度の高い区域切除が増えていく可能性があるなか、岡田先生が精力的に取り組むハイブリッドVATSには今後ますます期待が寄せられそうです。
岡田先生、本当にありがとうございました。