緩和ケアはいつから始まる?
-早期からの緩和ケアで治療の適切な完遂を目指す
関 順彦先生
近年、がん治療の三つの柱である外科手術、薬物療法、放射線治療と並んで、「緩和ケア」が第四の治療として位置付けられるようになりました。緩和ケアという用語からは、人生の最期に身体症状を緩和する治療を思い浮かべる方も多いかもしれませんが、海外では、社会的・精神的な問題を含むさまざまな苦痛について、病気になった段階で介入を始める早期からの緩和ケア(Early Palliative Care:EPC)が広く認知されています。
緩和ケアを早期から導入することのメリットや、そのためのスタッフ・地域の体制作りについて、腫瘍内科医として早期からの緩和ケアの普及に尽力されている関先生にお話を伺いました。 【取材】2021年2月17日(水) 日本化薬株式会社本社

―がん診療連携拠点病院等の取り組み
第3回では、緩和ケアにおけるがん診療連携拠点病院の役割について伺います。終わりに、関先生の考える緩和ケアについての展望や患者さんへのメッセージについても伺います。
がん診療連携拠点病院とは、どのような病院なのでしょうか?
がん診療連携拠点病院等の制度は2008年に始まったもので、周辺地域や都道府県としての拠点病院、特定領域のがんについての拠点病院、国立がんセンターなどいくつかの種類がありますが、いずれも地域のがん治療の中心となる病院として、設備や従事者の要件が規定されています。
緩和ケアについても、手術、放射線診断・治療、薬物療法、病理、相談支援センター、院内がん登録などに関わる診療従事者の配置と並んで、「緩和ケアチーム」を設置することも義務づけられています。その緩和ケアチームの従事者としては、身体症状の緩和に携わる医師、精神症状の緩和に関わる医師、有資格者の看護師、そしてチームへの協力者として薬剤師や医療心理・相談支援に携わる者を配置することも規定されています。また、診療実績として、がん登録数、手術、化学療法、放射線治療の件数などとともに、緩和ケアチームの介入相談件数も報告する義務があります。
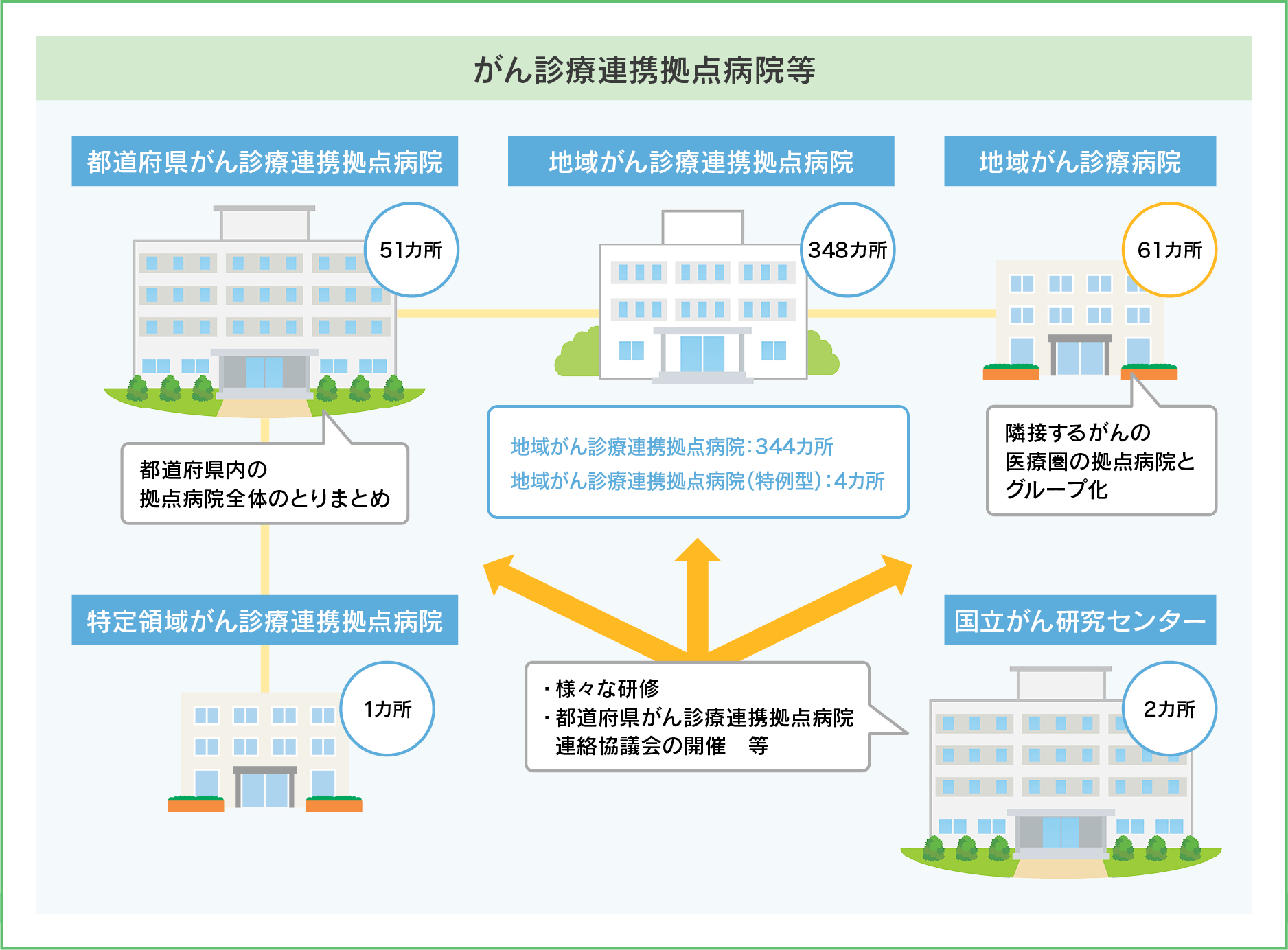
厚生労働省:第19回がん診療連携拠点病院等の指定に関する検討会(令和3年7月15日)資料1より抜粋・一部改変
(https://www.mhlw.go.jp/content/10901000/000805935.pdf)(2025年3月閲覧)
厚生労働省:がん診療連携拠点病院等の指定に関する検討会 第25回(2025年2月13日)資料1の施設数を更新
(https://www.mhlw.go.jp/content/10901000/001404959.pdf)(2025年3月閲覧)
がん診療連携拠点病院
「緩和ケアチーム」診療従事者に関する要件
- ●身体症状の緩和に携わる常勤かつ専任の医師(専従が望ましい)
- ●精神症状の緩和に携わる常勤の医師(専任が望ましい)
- ●専従かつ常勤の看護師(専門資格の有資格者であること)
- ●緩和ケアチームに協力する者の配置(薬剤師、医療心理に携わる者、相談支援に携わる者)が望ましい
厚生労働省ホームページ:緩和ケアの提供体制(https://www.mhlw.go.jp/content/10901000/000533486.pdf)より抜粋(2025年3月閲覧)
がん診療連携拠点病院では、緩和ケアについても独立したチームが組まれ、専門性の高いスタッフが必ず対応してくれるということですね。
がん診療連携拠点病院では、緩和ケアについて地域とどのような連携体制を築いていますか?
がん診療連携拠点病院は、地域における緩和ケアの連携体制の拠点でもあり、地域の多施設が開催する多職種連携カンファレンスについての参加回数などを報告する義務があります。協力病院とのネットワークを作り、その病院へ紹介した患者さんについて定期的にカンファレンスを行うことで、治療した患者さんが現在どうなっているかを把握することができ、決して関係が切れることはありません。
がん診療連携拠点病院の役割の一つに、緊急緩和ケア病床の確保もあります。例えば、患者さんを緩和治療の病院に紹介しても、予約して診察を受け、さらに病床があくまでに1ヵ月、2ヵ月と待っている間に病状が悪化してしまうことがあります。そういった待機症例の問題を解決するために、緊急緩和ケア病床を設けることも要件となっているのです。
また、がん診療連携拠点病院の要件には入っていないのですが、「退院支援カンファレンス」を実施することで、地域の病院に紹介する時に、患者さんが入院している最中から転院先の看護師さんに来ていただき、患者さんご本人も交えて顔の見える関係を築いてから退院していただくようにすることができます。それによって患者さんが、治療の主体となる病院と関係が切れたのではないかという不安を抱くことを回避でき、転院後も転院先の病院と良好な関係を築き、しっかりと情報共有を続けていくことで安心感にもつながると思っています。
がん診療連携拠点病院は、地域における緩和ケアの拠点でもあるのですね。医療者間のネットワークが築かれていることで、転院先でも安心して治療が受けられそうです。
これからの緩和ケアへの想いをお聞かせください。
腫瘍内科医として患者さんを全人的に診る必要性を説く立場からも、そして薬物療法の専門家としても、患者さんの薬物療法を適切に完遂させるためには、治療中に起こるであろうさまざまな問題を改善していかなくてはならないということは訴えていきたいと思います。
 薬物療法の効果を最初から最大限に引き出して、患者さんにメリットを享受してもらうためには、医療者みんなでその問題点をカバーしていかなくてはなりませんし、主治医としても対応できるように努力していかなければなりません。それらの取り組みを総称したものが何かと言えば、これこそ“早期からの緩和ケア”と呼んでもいいのではないかというのが私の考えです。がん治療の本来の効果を最大限引き出し、患者さんに最大限享受してもらうための緩和ケアをこれからも伝えていきたいと思います。
薬物療法の効果を最初から最大限に引き出して、患者さんにメリットを享受してもらうためには、医療者みんなでその問題点をカバーしていかなくてはなりませんし、主治医としても対応できるように努力していかなければなりません。それらの取り組みを総称したものが何かと言えば、これこそ“早期からの緩和ケア”と呼んでもいいのではないかというのが私の考えです。がん治療の本来の効果を最大限引き出し、患者さんに最大限享受してもらうための緩和ケアをこれからも伝えていきたいと思います。
患者さんへのメッセージをお願いします。
がん診療連携拠点病院では、その要件をご覧になればおわかりいただけると思いますが、がん治療のあらゆる場面を想定して、すでにしっかりとした枠組みが制度化されています。手術であれ放射線治療であれ薬物療法であれ、がん治療を適切に完遂させるためのサポートとして、緩和ケアについても国を挙げて整備が進められています。がん患者さんには、これら拠点病院の制度や体制を参考に受診していただくとよいと思います。
悩みや問題があれば、その都度相談してください。緩和ケアに終わりはありません。緩和ケアとは、いつ、いかなる状況でも受けることができるものです。
先生のお話からは、がん治療の適切な完遂を目指し、患者さんのあらゆる苦痛に対処するものが緩和ケアであるということがわかりました。病気の最初の時期からさまざまな不安に寄り添ってもらえること、社会生活や経済面に関してもいつでも相談できるということを知るだけでも、患者さんにとっては大きな支えとなると思います。
まさに緩和ケアへの認識が一変したインタビューでした。
関先生、ありがとうございました。
